Alles, was Patienten über Aduhelm (Aducanumab) wissen müssen | New Alzheimer's Medicine
Zuletzt aktualisiert: 15. März 2022

Sie können legal Zugang zu neuen Arzneimitteln erhalten, auch wenn diese in Ihrem Land nicht zugelassen sind.
Mehr erfahren "Artikel geprüft von Dr. Jan de Witt
Am 7. Juni 2021 erteilte die FDA die Zulassung von Aducanumab (Handelsname "Aduhelm") zur Behandlung der Alzheimer-Krankheit und weckte damit die Hoffnungen von Millionen von Alzheimer-Patienten und ihren Familien auf der ganzen Welt, während Experten ihre Besorgnis über diese Entscheidung äußerten.
Aduhelm ist das erste Medikament gegen die Alzheimer-Krankheit, das seit 18 Jahren von der FDA zugelassen wurde. Den veröffentlichten Ergebnissen zufolge ist dieses Medikament in der Lage, das Fortschreiten der Alzheimer-Krankheit selbst zu verlangsamen, anstatt ihre Symptome zu lindern.
Die Entscheidung der FDA, das Medikament zuzulassen, war sehr umstritten. Dennoch geht Biogen, der Hersteller von Aduhelm, davon aus, dass die Auslieferung von Aduhelm an mehr als 900 Gesundheitszentren in den Vereinigten Staaten bis Ende Juni 2021 beginnen wird.
Aduhelm ist derzeit für geeignete Patienten außerhalb der Vereinigten Staaten im Rahmen eines "compassionate use" oder einer "named patient basis" verfügbar. Erfahren Sie mehr, indem Sie zum Abschnitt "Zugang zu Aduhelm außerhalb der Vereinigten Staaten" springen.
Die Alzheimer-Krankheit: eine der größten sozialen, medizinischen und wirtschaftlichen Krisen des 21.
Die Alzheimer-Krankheit ist eine degenerative Erkrankung des Gehirns, von der heute weltweit über 40 Millionen Menschen betroffen sind und die die häufigste Ursache für Demenz ist. Viele Jahre lang wurde die Alzheimer-Krankheit als normaler Teil des Alterns angesehen. Heute ist sie als eine Erkrankung mit schwerwiegenden gesundheitlichen, wirtschaftlichen und sozialen Auswirkungen anerkannt.
Die Forscher verstehen noch nicht vollständig, was die Alzheimer-Krankheit verursacht, aber es wird angenommen, dass sie durch eine Kombination von Faktoren verursacht wird, wie z. B:
- Alterung: Alzheimer wird am häufigsten nach dem 65. Lebensjahr diagnostiziert (spät einsetzende Alzheimer-Krankheit). Etwa ein Drittel der Menschen im Alter von 85 Jahren und älter haben Alzheimer. Altersbedingte Veränderungen im Gehirn können zur Entwicklung der Krankheit beitragen.
- Familiengeschichte: Wenn ein Familienmitglied ersten Grades an Alzheimer erkrankt ist, erhöht sich das Risiko, dass eine Person die Krankheit entwickelt. Wissenschaftler glauben, dass eine genetische Veranlagung eine früh einsetzende Alzheimer-Krankheit verursachen kann, die bei Menschen im Alter zwischen 30 und Mitte 60 auftritt. Nur 10 % der Alzheimer-Patienten haben die früh einsetzende Form der Krankheit.
- Andere Faktoren: Wissenschaftler haben Zusammenhänge zwischen kognitivem Abbau und Herzerkrankungen sowie Diabetes und Fettleibigkeit gefunden. Die stärksten Beweise verbinden die Gesundheit des Gehirns mit der Gesundheit des Herzens. Kopfverletzungen wurden auch mit einem erhöhten Risiko für Alzheimer in Verbindung gebracht, da sie die Bildung von Amyloid-Plaques auslösen können. Menschen mit Down-Syndrom, bei denen ein zusätzliches Chromosom die genetische Kodierung für eine Art von Amyloid-Protein bestimmt, das mit Alzheimer in Verbindung gebracht wird, sind ebenfalls einem erhöhten Risiko ausgesetzt.
Die Mehrheit der Menschen mit Alzheimer wird im milden Stadium diagnostiziert, wenn die Symptome ausgeprägter werden und die Krankheit bereits einige Hirnschäden verursacht hat, obwohl einige Symptome bereits ein Jahrzehnt vor der Diagnose auftreten. Frühe Symptome können von den Patienten (oft aus Scham) vernachlässigt oder von Ärzten oder Familienmitgliedern einfach nicht bemerkt werden. Die Patienten haben eine durchschnittliche Lebenserwartung von 3-11 Jahren nach der Diagnose.
"Mit der Zeit vergaß Mum, wer ich war"
Die Alzheimer-Krankheit hat drei verschiedene Stadien:
- Mild: In den ersten Stadien treten Gedächtnisverluste auf, wie z. B. das Vergessen wichtiger Daten und Ereignisse, häufiges Wiederholen von Fragen, längere Zeit für die Erledigung alltäglicher Aufgaben, ständige Probleme mit Finanzen, häufiges Verlegen von Gegenständen und Angstzustände. (Um mehr darüber zu erfahren, wie viel Gedächtnisverlust mit dem Altern normal ist, sehen Sie sich diese Infografik des National Institutes of Health (NIH) an, die vom National Institute on Aging stammt).
- Mäßig: Mit dem Fortschreiten der Krankheit haben die Patienten zunehmenden Gedächtnisverlust und Verwirrung, Schwierigkeiten bei der Kommunikation und beim Lesen, Schwierigkeiten bei Routineaufgaben wie dem Anziehen, Probleme, Familie und Freunde zu erkennen, Paranoia, Halluzinationen und Umherirren.
- Schwerwiegend: Patienten mit schwerer Alzheimer-Krankheit sind unfähig zu kommunizieren, haben Gewichtsverlust, Schluckbeschwerden und verlieren die Kontrolle über Darm und Blase. In diesem Stadium sind die Patienten die meiste Zeit bettlägerig und in ihrer Pflege vollständig auf andere angewiesen.
Die Nöte von Alzheimer-Patienten sind erschütternd, denn die Krankheit wirkt sich auf jeden Aspekt ihres täglichen Lebens aus. Im Folgenden können Sie einige Geschichten von Patienten oder von Freunden und Angehörigen von Patienten lesen.
Sandy, ein ehemaliger Zahnarzt und Assistenzprofessor in Harvard, sprach mit CNN-Reportern über seine Erkenntnis, dass seine Vergesslichkeit zu etwas Schlimmerem fortgeschritten war: "'Ich sehe mir anderthalb Stunden lang eine zahnärztliche Fallakte an', erinnert er sich. 'Ich lese sie, sie ist in meinem Gehirn. Dann schließe ich die Akte und kann mich buchstäblich an nichts mehr erinnern, was den Fall betrifft.'" Kurz darauf wurde bei ihm die Alzheimer-Krankheit diagnostiziert.
Fred Walker, bei dessen Frau die Alzheimer-Krankheit diagnostiziert wurde, sprach mit Alzheimer's Research UK über seine Frau: "Das Telefon zu benutzen, ging über ihre Fähigkeiten hinaus. Sie konnte nicht mehr alle Knöpfe bedienen. Der Herd war viel zu komplex, um ihn zu verstehen, und es bestand immer die Gefahr, dass sie das Gas anließ. Eine Tasse Tee zu kochen, war ihr zu viel und sie war verwirrt, wie viel Tee, Milch und Wasser benötigt wurde."
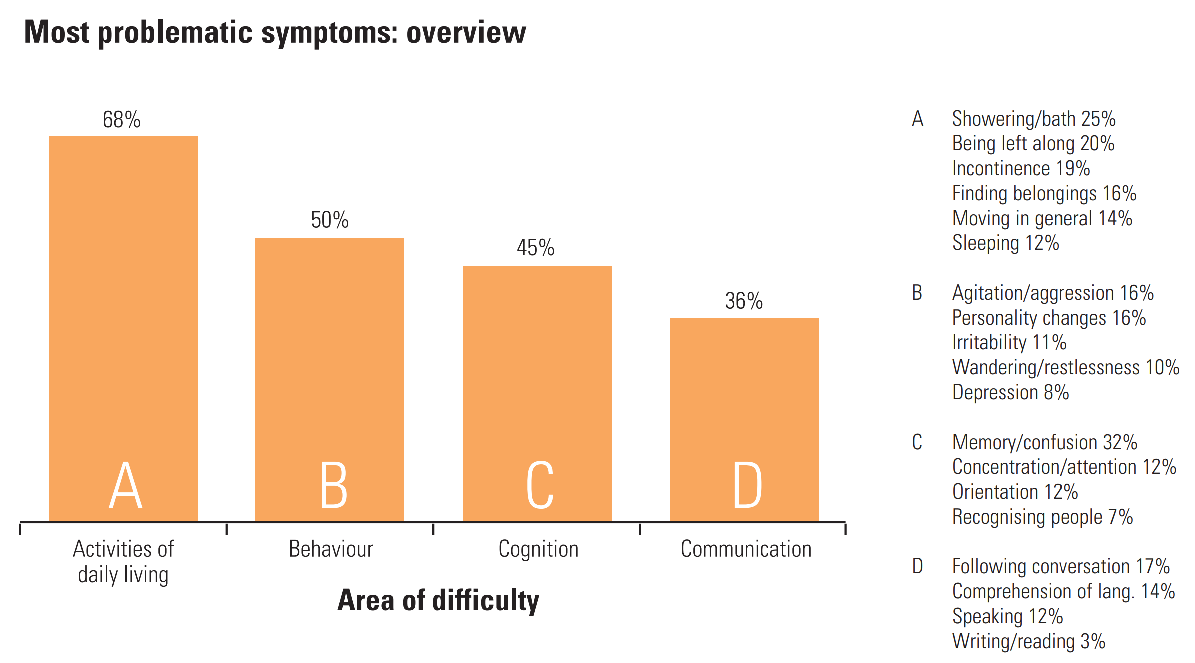
Die Alzheimer-Krankheit, wenn sie die späteren Stadien erreicht und in eine Demenz übergeht, wird von Laury für die Alzheimer-Gesellschaft beschrieben:
"[...] begaben wir uns auf eine neue Reise. Eine, die 24-Stunden-Pflege, tägliche Medikamentenrunden und eine Mutter, die sich völlig im Nebel ihres eigenen Verstandes verlor, beinhaltete. [...] Bis zu diesem Zeitpunkt wurde uns nicht klar, was für eine Horrorshow es bedeutet, einen geliebten Menschen mit dieser grausamen, heimtückischen Krankheit zu sehen. [...] Sie begann zu halluzinieren."
Der Gründer von everyone.org, Sjaak Vink, bestätigt und erkennt jede einzelne dieser Beschreibungen. Bei seiner Mutter wurde 2015 Alzheimer diagnostiziert.
Es ist ein schwieriger Weg für die Patienten und ihre Angehörigen - und die Krankheit beschränkt sich nicht darauf, nur ihr persönliches Leben und das Leben ihrer Angehörigen zu beeinträchtigen.
Druck auf Pflegekräfte, Budgets und politische Entscheidungsträger
Alzheimer-Patienten benötigen mit zunehmender Verschlechterung ihres Zustands eine immer anspruchsvollere Pflege, wie z. B. häusliche Pflege, Nachtpflege, Hauswirtschaftsdienste oder Krankenpflege; schließlich müssen die Patienten möglicherweise in betreuten Wohneinrichtungen oder Pflegeheimen leben. Die Krankheit fordert einen hohen Tribut von den Patienten, von ihren Familienmitgliedern (die sich oft der Pflege des Patienten widmen) und von den persönlichen und staatlichen Budgets.
Pflegende Angehörige stehen vor einer schwierigen Aufgabe, wenn sie ihre an Alzheimer erkrankten Angehörigen betreuen. Eine Umfrage ergab, dass 95 % der pflegenden Angehörigen in Großbritannien sagen, dass es ihre körperliche oder geistige Gesundheit beeinträchtigt, 69 % gaben an, sich ständig erschöpft zu fühlen, 64 % fühlten sich ängstlich und 49 % deprimiert.
In Europa sind etwa 10 Millionen Menschen von der Alzheimer-Krankheit und anderen Formen der Demenz betroffen, und es wird erwartet, dass diese Zahl bis 2030 auf 14 Millionen ansteigen wird. Die wirtschaftlichen Kosten von Demenz in Europa werden bis 2030 auf über 250 Milliarden Euro geschätzt, wobei über 50 % davon auf informelle Pflegekosten entfallen. Es besteht ein ungleicher Zugang zu Pflege und Behandlung, und insbesondere in Osteuropa fehlt es an verfügbaren Unterstützungssystemen und Sozialprogrammen für Alzheimer-Patienten und ihre Betreuer.
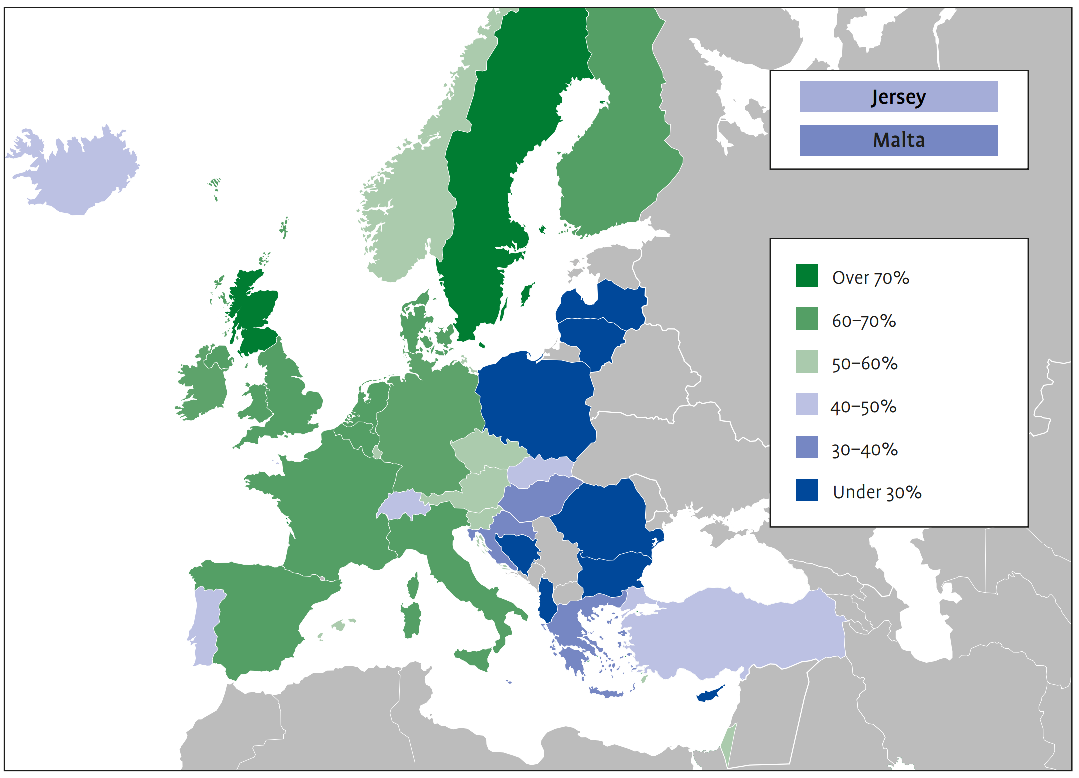
In den Vereinigten Staaten ist die Alzheimer-Krankheit vor kurzem in die Liste der Top-10-Todesursachen aufgenommen worden und ist die einzige unter den Top-10, für die keine Heilung bekannt ist. In den USA sind 6 Millionen Menschen von Alzheimer betroffen und es wird prognostiziert, dass diese Zahl bis 2050 auf 12 Millionen ansteigen wird. Bis Ende 2021 könnten die nationalen Gesamtkosten für die Pflege von Menschen mit Alzheimer und anderen Demenzerkrankungen 355 Milliarden Dollar erreichen und bis 2050 voraussichtlich auf 1,1 Billionen Dollar ansteigen.
Diese Mittel, so astronomisch sie auch erscheinen mögen, sind notwendig, um den Patienten eine adäquate Betreuung und ein möglichst würdevolles Leben zu ermöglichen.
Aufgrund der Rund-um-die-Uhr-Pflege, die vor allem in den späteren Stadien erforderlich ist, sind Patienten mit Alzheimer besonders betroffen, wenn ihre Pflege unzureichend ist, was in vielen Ländern oder Gemeinden der Fall ist. Allein in Großbritannien werden jedes Jahr Zehntausende von Menschen mit Demenz aufgrund von Infektionen, Stürzen und Dehydrierung, die auf eine unzureichende Pflege zurückzuführen sind, in die Notaufnahme eingel iefert. Dies belastet die nationalen Gesundheitsbudgets zusätzlich.
Während der COVID-19-Pandemie waren Alzheimer-Patienten stark betroffen und mussten aufgrund ihres Alters, anderer langfristiger Gesundheitszustände und der Herausforderungen der Alzheimer-Krankheit selbst (z. B. Gedächtnisprobleme und Verwirrtheit, die es den Patienten schwer machen, Richtlinien zur Verhinderung von COVID-19-Infektionen zu befolgen) eine hohe Zahl von Todesfällen hinnehmen.
Alzheimer-Patienten in Pflegeheimen haben die schädlichen Folgen auch auf andere Weise zu spüren bekommen. Aufgrund der unzureichenden Pflege und der erzwungenen Trennung von ihren Angehörigen, um sie vor COVID-19 zu schützen, hat die daraus resultierende Einsamkeit und Isolation ihre geistige und körperliche Gesundheit weiter verschlechtert.
Wirksame Behandlungen für die Krankheit sind notwendig, um auch die gesundheitlichen und wirtschaftlichen Krisen zu stoppen, die schwere Ausmaße annehmen.
Highlights in der Alzheimer-Forschung
Im Jahr 1910 benannte der deutsche Arzt Emil Kraepelin die Krankheit "Alzheimer-Krankheit" nach dem Arzt Alois Alzheimer, der bei einem Patienten mit starkem Gedächtnisverlust und sich verschlimmernden psychischen Veränderungen pathologische Merkmale einer präsenilen Demenz entdeckte. Die Forschung zur Behandlung der Alzheimer-Krankheit begann erst in den späten 1980er Jahren in den Vereinigten Staaten, stieß aber auf Kritik, da Ärzte immer noch glaubten, dass Alzheimer eine unvermeidliche Folge des Alterns sei.
In den USA begannen 1978 das National Institute on Aging (NIA) und die Alzheimer's Association in Zusammenarbeit mit Pfizer die erste klinische Studie für ein Medikament, das die Symptome der Alzheimer-Krankheit behandeln sollte. Das Medikament wurde 1993 zugelassen: Cognex (Tacrine) verbesserte nach den veröffentlichten Ergebnissen die kognitiven Fähigkeiten bei einigen Patienten, konnte aber nicht verhindern, dass sich die Krankheit verschlimmerte.
Im Laufe des nächsten Jahrzehnts wurden sechs weitere Medikamente zugelassen, alle zur Behandlung der kognitiven Symptome der Alzheimer-Krankheit:
- Aricept (Donepezil): zur Behandlung von Symptomen im Zusammenhang mit Gedächtnis und Denken
- Razadyne (Galantamin): zur Behandlung von Symptomen im Zusammenhang mit Gedächtnis und Denken
- Exelon (Rivastigmin): zur Behandlung von Symptomen im Zusammenhang mit Gedächtnis und Denken
- Namenda (Memantine): zur Verbesserung von Gedächtnis, Aufmerksamkeit, Verstand, Sprache
- Namzaric (Memantin + Donepezil): eine Kombination aus den oben genannten
- Belsomra (Suvorexant): zur Behandlung von Schlaflosigkeit bei Alzheimer-Patienten
Das letzte Medikament, das zur Behandlung der Alzheimer-Krankheit zugelassen wurde, wurde 2003 zugelassen. Jahrzehntelang wurde die Alzheimer-Krankheit als eine natürliche Folge des Alterns betrachtet. Es wurden nur wenige Ressourcen darauf verwendet, eine Behandlung zu finden, da umstritten war, ob es sich um eine echte Krankheit handelt. In den letzten 20 Jahren haben Forscher jedoch reichlich Ressourcen in die Erforschung der Krankheit und die Entwicklung einer Behandlung gesteckt.
Der Mangel an Behandlungen für Alzheimer ist nicht auf Nachlässigkeit seitens der Pharmaunternehmen zurückzuführen - die Industrie insgesamt hat Milliarden in die Forschung investiert. Allein die Firma Eli Lilly hat über drei Jahrzehnte 4,2 Milliarden Dollar ausgegeben, um ein erfolgreiches Medikament zu entwickeln, und die National Institutes of Health (NIH) der Vereinigten Staaten haben mehr als 500 Millionen Dollar pro Jahr für die Erforschung und Entwicklung von Behandlungen ausgegeben.
Seit 2013 hat der US-Kongress das Jahresbudget der NIH für die Finanzierung der Forschung zu Alzheimer und verwandten Demenzerkrankungen verdreifacht, so dass es im Jahr 2019 3,1 Milliarden Dollar betragen wird.
Mit staatlichen und privaten Mitteln wurden bis 2019 2173 klinische Studien durchgeführt, um verschiedene Theorien zu testen. Die Top-Theorien, die getestet wurden:
- 19% der Studien konzentrierten sich auf eine Neurotransmitter-Hypothese
- 17,0 % der Studien testeten eine mitochondriale Kaskadenhypothese und andere verwandte Hypothesen
- 12,7 % testeten die Tau-Ausbreitungshypothese
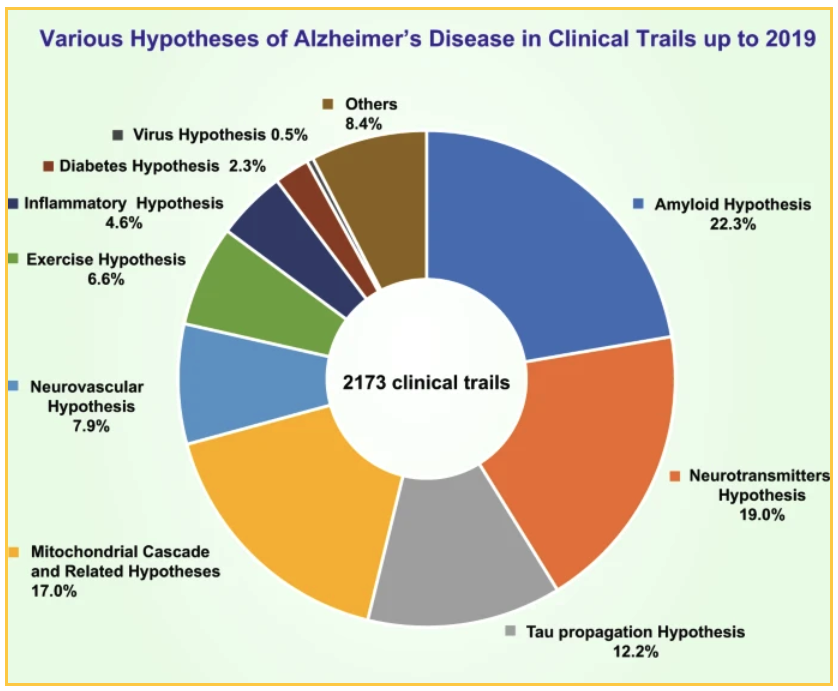
Die 22,3 % der Studien, die auf Amyloid abzielen, konzentrieren sich auf verschiedene Möglichkeiten, die Plaque zu reduzieren:
- VomImmunsystem erzeugte Antikörper gegen Beta-Amyloid: "Aktive Impfstoffe", die, wenn sie in den Körper injiziert werden, das Immunsystem zur Produktion von Antikörpern anregen, die das Beta-Amyloid zerstören und den Beta-Amyloid-Spiegel im Gehirn reduzieren.
- Im Labor hergestellte Antikörper gegen Beta-Amyloid: "Passive Impfstoffe", die als effektiver und sicherer gelten als der Versuch, die Antikörperproduktion im Körper zu induzieren.
- Verringerung der Beta-Amyloid-Produktion: Einige experimentelle Behandlungen verändern das Verhalten bestimmter Proteine, die die Beta-Amyloid-Produktion verhindern oder verringern können.
- Verhinderung der Beta-Amyloid-Aggregation: Wissenschaftler forschen an Medikamenten, die die anfänglichen Interaktionen zwischen Beta-Amyloid und Gehirnzellen verhindern, die zum Absterben der Gehirnzelle führen.
- Erhöhung der Beta-Amyloid-Entfernung: Techniken wie die Mobilisierung des Immunsystems zum Angriff auf das Beta-Amyloid oder die Verabreichung natürlicher Wirkstoffe mit Anti-Amyloid-Wirkung.
- Natürliche Wirkstoffe mit Anti-Amyloid-Wirkung: Intravenöses Immunglobulin (IVIg), das aus menschlichen Blutspendern gewonnen wird, enthält natürliche Antikörper, die den Beta-Amyloid-Spiegel senken können.
Was ist Aduhelm (aducanumab-avwa)?
Aduhelm (Aducanumab) ist ein Anti-Amyloid-Antikörper für die Behandlung der Alzheimer-Krankheit. Er soll Beta-Amyloid-Plaques entfernen, die sich bei Patienten mit Alzheimer-Krankheit in abnormalen Mengen zwischen den Gehirnzellen bilden und zum Absterben der betroffenen Gehirnzellen führen. Das Beta-Amyloid wurde 1984 identifiziert und galt schnell als Hauptauslöser für die Schädigung der Gehirnzellen, während 1986 das Tau-Protein identifiziert wurde, eine Schlüsselkomponente der Verknotungen und ein zweiter Auslöser für den Verfall der Gehirnzellen.
Aduhelm wurde von Biogen, Inc. entwickelt, einem multinationalen Biotechnologieunternehmen mit Sitz in Massachusetts, USA. Aduhelm wird als monatliche Injektion verabreicht.
Aduhelm hat eine lange Geschichte.
Das Schweizer Biotech-Unternehmen Neurimmune Therapeutics AG identifizierte in Zusammenarbeit mit der Universität Zürich die schützenden Anti-Amyloid-Antikörper bei gesunden älteren Menschen und Patienten mit langsam fortschreitender Demenz und führte zur Entdeckung von Aducanumab, dem Wirkstoff von Aduhelm. Bei Patienten mit leichter Alzheimer-Krankheit führen monatliche intravenöse Infusionen von Aducanumab über ein Jahr zu einer Verringerung der Amyloid-Plaques, was zu einer Verlangsamung des kognitiven Abbaus führt.
Neurimmune lizenzierte 2007 Aducanumab zur Behandlung der Alzheimer-Krankheit an Biogen und arbeitet bei der Entwicklung mit Biogen zusammen.
Wie funktioniert Aduhelm ?
Die Alzheimer-Krankheit scheint das Ergebnis einer ungewöhnlichen Anhäufung von zwei Proteinen im Gehirn zu sein, Beta-Amyloid und Tau. Beta-Amyloid ist ein Protein, das normalerweise im Gehirn vorhanden ist und bei der Alzheimer-Krankheit zu Amyloid-Plaques zwischen den Gehirnzellen verklumpt - die Amyloid-Theorie besagt, dass diese Plaques die Gehirnzellen schädigen und schließlich abtöten. Amyloid-Plaques scheinen sich früher im Krankheitsverlauf zu entwickeln, während Tau-Tangles eher später im Krankheitsverlauf auftreten. Ein Großteil der Forschung, die durchgeführt wurde, um eine Behandlung für die Alzheimer-Krankheit zu finden, hat sich auf die Entfernung von Amyloid-Plaques konzentriert.
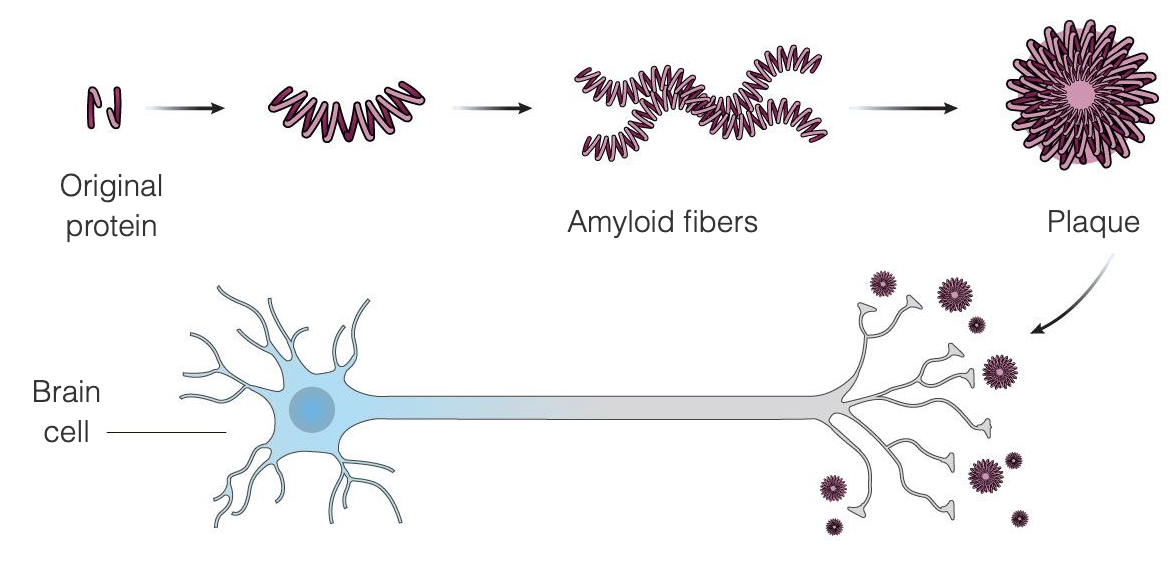
Aduhelm soll die Alzheimer-Krankheit in einem sehr frühen Stadium behandeln, indem es an die Amyloid-Plaques bindet und so das Immunsystem veranlasst, die Plaques zu zerstören, da es sie als fremde Eindringlinge betrachtet. Sobald die Plaques entfernt sind, sollen die Gehirnzellen nicht mehr absterben und die kognitiven Funktionen sich nicht mehr verschlechtern. Aduhelm nutzt diesen Mechanismus mit dem Ziel, das Fortschreiten der Krankheit zu verlangsamen, und richtet sich insbesondere an Patienten in den frühen Stad ien der Alzheimer-Krankheit. Aduhelm macht bereits eingetretene Schäden nicht rückgängig.
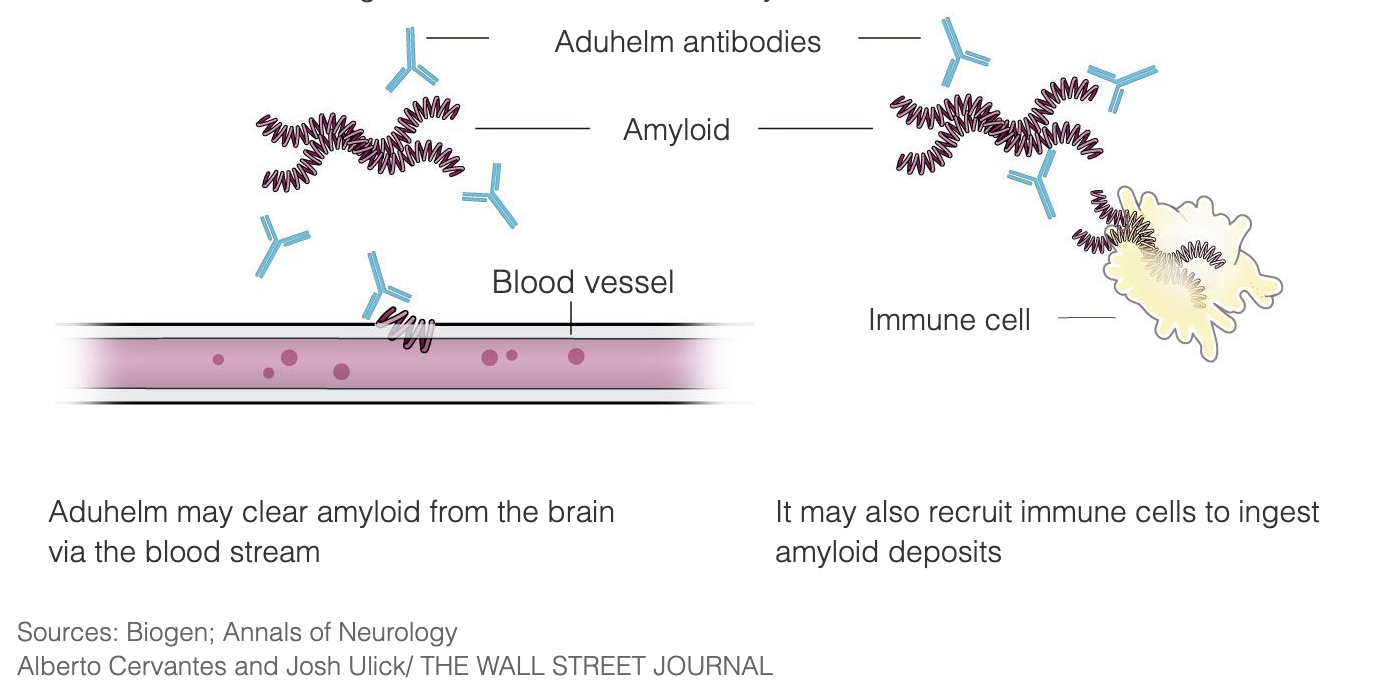
Amyloid-Plaques sind seit drei Jahrzehnten ein Ziel der Alzheimer-Forschung und der Entwicklung von Medikamenten, und Aduhelm ist eine dieser Behandlungen, die im Laufe der Jahre erforscht wurden.
"Die Kirche der Heiligen Amyloid"
Die Wissenschaftler sind sich noch nicht einig darüber, was die Alzeimer-Krankheit verursacht, aber sie haben einige Theorien. Eine davon wird als "Amyloid-Hypothese" bezeichnet und Aduhelm wurde unter der Annahme entwickelt, dass diese Theorie richtig ist.
Die Amyloid-Hypothese besagt, dass Amyloid-Plaques, die sich zwischen den Gehirnzellen bilden, das Absterben der Zellen verursachen, was zum kognitiven Verfall führt. Es ist eine seit langem bestehende Theorie, die nie allgemein akzeptiert wurde - und das bisherige Scheitern der klinischen Studien, die auf Amyloid-Plaques abzielen, haben ihre Kritiker ermutigt. Manche nennen die Gruppe der Anhänger dieser Theorie "die Kirche des heiligen Amyloids", weil sie sich weigern, alternative Theorien zu akzeptieren.
Selbst die normale Funktion von Beta-Amyloid im Gehirn ist unter Forschern umstritten, da sie sich nicht einig sind, welche Rolle es natürlicherweise im menschlichen Körper spielt oder ob es ausschließlich ein Marker für die Alzeimer-Krankheit ist.
Ein häufiges Gegenargument zur Amyloid-Hypothese ist, dass Plaques in den Gehirnen vieler älterer Menschen mit normaler Kognition gefunden werden. Interessanterweise haben einige postmortale Untersuchungen von über 90-jährigen Menschen mit außergewöhnlichen Erinnerungen Amyloid-Plaques in unterschiedlichem Ausmaß in ihren Gehirnen aufgedeckt - einige von ihnen hatten eine so hohe Dichte, dass sie den schwersten Fällen von Alzheimer ähnelten, und sie hatten auch viel mehr Neuronen als Menschen, die mit Alzheimer gestorben waren.
Einige Forscher glauben, dass Beta-Amyloid tatsächlich eine schützende Rolle haben könnte.
George Perry, ein Neurobiologe an der Universität von Texas in San Antonio, schlägt vor, dass "die Anhäufung von Beta-Amyloid und Tau tatsächlich eine schützende Reaktion auf altersbedingten Stoffwechseldruck in der Zelle ist" und besonders hilfreich bei der Reduzierung von oxidativem Stress im Gehirn ist (oxidativer Stress nimmt mit dem Alter zu, was die Zellen schädigt).
Mehrere Studien haben andere mögliche Ursachen der Alzheimer-Krankheit untersucht. Eine dieser Studien wurde von Forschern der Icahn School of Medicine am Mount Sinai in New York geleitet, die entdeckten, dass zwei Stämme eines Virus namens HHV (Teil der Herpesvirus-Familie) in größeren Mengen in den Gehirnen von Menschen mit Alzheimer-Krankheit zu finden sind. Obwohl es nicht sicher ist, dass diese beiden Viren die Krankheit verursachen (wahrscheinlicher ist die Ursache die Kombination aus Virus plus einer bestimmten Genvariante namens APOE), deuten die Daten darauf hin, dass eine Infektion das Risiko, an Alzheimer zu erkranken, erhöht. und dass Menschen, die mit antiviralen Medikamenten behandelt werden, eine zehnmal geringere Wahrscheinlichkeit haben, an Alzheimer zu erkranken.
Für die Amyloid-Theorie sprechen jedoch genetische Befunde, die Amyloid-bedingte Genprobleme mit der Entwicklung einer früh einsetzenden Alzheimer-Krankheit (bei Menschen im Alter von 30 bis 65 Jahren) in Verbindung bringen. Das Down-Syndrom wird als Risikofaktor angesehen, da Forscher herausgefunden haben, dass Menschen mit Down-Syndrom eine zusätzliche Kopie eines Chromosoms haben, das das Gen enthält, das für ein Amyloid-Protein kodiert, das mit der früh einsetzenden Alzheimer-Krankheit in Verbindung steht.
Andere genetische Anomalien können zur Produktion längerer Varianten von Beta-Amyloid führen, die leichter Plaques bilden, oder die Beta-Amyloid-Produktion erhöhen und etwas seltenere Fälle von Alzheimer im Frühstadium verursachen. Mehrere Familienmitglieder einer Familie können diese Genmutationen tragen und das Risiko eines Individuums erhöhen, an Alzheimer im Frühstadium zu erkranken.
Befürworter der Amyloid-Theorie behaupten, dass frühere Studien mit Medikamenten, die auf Amyloid-Plaques abzielten , einfach fehlerhaft waren. So verschlechterte eine Studie mit Semagacestat, einem Hemmstoff für die Produktion von Beta-Amyloid-Proteinen, die kognitiven Fähigkeiten der Studienteilnehmer; außerdem beobachteten die Forscher eine Zunahme von Hautkrebs bei den Teilnehmern. Das könnte daran liegen, dass Semagacestat nicht nur die Produktion von Beta-Amyloid, sondern auch von anderen Proteinen hemmte, von denen einige wichtige Funktionen im menschlichen Körper haben.
Die am meisten unterstützte Erklärung für das Scheitern dieser Studien, die auf Amyloide abzielen, ist, dass die Medikamente die richtigen Medikamente sind, aber zum falschen Zeitpunkt im Verlauf der Alzheimer-Krankheit verabreicht werden - sie werden zu spät im Prozess der Bildung von Amyloid-Plaques verabreicht, einem Prozess, der Jahrzehnte vor dem Auftreten der Symptome beginnt.
Michael Murphy, ein Neurowissenschaftler an der Universität von Kentucky, merkt an, dass "'wir wahrscheinlich bereits ein Medikament haben, das Alzheimer behandeln könnte, wenn wir es Menschen in ihren 50ern geben würden.'"
Über die Ursachen der Alzheimer-Krankheit wird viel diskutiert, und die Experten sind sich noch nicht einig - aber Patienten und Forscher haben mit den Ergebnissen von Aducanumab in einer der klinischen Phase-3-Studien von Aduhelmneuen Wind bekommen.
Aduhelm in klinischen Studien
Klinische Studien finden in vier Phasen statt:
- Phase 0: Das Medikament wird in sehr geringen Mengen an weniger als 15 Teilnehmern getestet, um sicherzustellen, dass es nicht schädlich ist und die Studie fortgesetzt werden kann.
- Phase 1: Das Medikament wird an 20 bis 80 Teilnehmern ohne gesundheitliche Vorbelastung getestet, um sicherzustellen, dass es keine schwerwiegenden Nebenwirkungen gibt. Nach Angaben der FDA gelangen etwa 70 % der Medikamente in die Phase 2.
- Phase 2: Das Medikament wird an mehreren hundert Teilnehmern mit der Erkrankung, für die das Medikament bestimmt ist, über eine Dauer von einigen Monaten oder Jahren getestet, um Informationen über seine Wirksamkeit und Nebenwirkungen zu sammeln. Etwa 33 % der Medikamente gelangen in die Phase 3.
- Phase 3: Das Medikament wird an bis zu 3000 Teilnehmern mit der Erkrankung, für die das Medikament vorgesehen ist, getestet und kann mehrere Jahre dauern. Das Medikament muss sich als sicher und wirksam erweisen. 25-30 % der Medikamente gelangen in die Phase 4.
- Phase 4: Diese Phase umfasst Tausende von Teilnehmern über viele Jahre und findet statt, nachdem die FDA das Medikament zugelassen hat. Ihr Zweck ist es, mehr Informationen über seine langfristige Sicherheit und Wirksamkeit zu sammeln.
Aduhelm in Phase 1
Biogen führte mehrere klinische Studien zur Untersuchung von Aducanumab durch, beginnend mit drei Phase-1-Studien im Jahr 2011, in denen Aducanumab an gesunden Freiwilligen und an Alzheimer-Patienten in den USA und Japan getestet wurde, wobei mit unterschiedlichen Dosierungen von Aducanumab und Placebo gearbeitet wurde. Einige Patienten wurden über 3 Jahre lang in die Studie aufgenommen.
Im Jahr 2016 veröffentlichte Biogen die Ergebnisse ihrer klinischen Phase-1-Studie, in der Forscher ein Jahr lang monatliche intravenöse Infusionen mit Aducanumab an Studienteilnehmer mit leichter Alzheimer-Krankheit verabreichten. Bei den mit Aducanumab behandelten Studienteilnehmern sanken die Beta-Amyloid-Konzentrationen im Gehirn und der kognitive Abbau verlangsamte sich, gemessen anhand eines offiziellen klinischen Demenz-Ratings. Bei den Teilnehmern, die Aducanumab-Infusionen erhielten, verzeichneten die Forscher von Biogen auch einen Rückgang von Nebenwirkungen wie ARIA (Amyloid-bedingte Bildgebungsanomalien, z. B. Hirnödeme oder Blutungen im Gehirn). Biogen erachtete diese Ergebnisse als ausreichend ermutigend, um mit Phase 2 fortzufahren.
Aduhelm in Phase 2
Biogen begann Ende 2018 mit Phase-2-Studien und untersuchte die Sicherheit der fortgesetzten Verabreichung von Aducanumab, zusätzlich zur Überprüfung einer Reduzierung der Amyloid-Plaques und einer Verlangsamung des kognitiven Abbaus bei Teilnehmern mit Alzheimer im Frühstadium und symptomatischer Erkrankung.
Aducanumab verfehlte sein primäres Ziel, die Verlangsamung des kognitiven Abbaus an der 12-Monats-Marke zu zeigen, aber nachdem 18 Monate der Daten aus der Studie in einer Reanalyse überprüft wurden, wurden positive Effekte in einer von fünf Dosen - der höchsten Dosis von Aducanumab - beobachtet. Die höchste Dosis reduzierte nachweislich die Amyloid-Plaques im Gehirn und zeigte auch positive Reaktionen auf die Kognition.
Wie in Phase 1 wurden Nebenwirkungen wie ARIA (Amyloid-bedingte Bildgebungsanomalien) bei etwa 10 % aller Teilnehmer und bei weniger als 15 % der Teilnehmer, die die höchsten Dosen von Aducanumab erhielten, beobachtet.
"Die 18-Monats-Ergebnisse der BAN2401-Studie sind beeindruckend und liefern wichtige Unterstützung für die Amyloid-Hypothese", sagte Jeff Cummings, Gründungsdirektor des Cleveland Clinic Lou Ruvo Center for Brain Health, in einer Stellungnahme für Biospace.
Aduhelm in Phase 3
Nach den Ergebnissen der Phase-2-Studie führte Biogen zwei Phase-3-Studien mit den Bezeichnungen Engage und Emerge durch, in die knapp 3300 Teilnehmer mit relativ leichter Alzheimer-Krankheit in Nordamerika, Australien, Europa und Asien aufgenommen wurden. Aducanumab wurde einmal im Monat in niedriger und hoher Dosierung per Injektion in die Blutbahn verabreicht und mit den Ergebnissen von Teilnehmern verglichen, die ein Placebo erhielten.
Im März 2019 stoppte Biogen die beiden Phase-3-Studien unter Berufung auf eine Futility-Analyse, die von einem unabhängigen Datenüberwachungskomitee durchgeführt wurde und zu dem Schluss kam, dass Aducanumab nicht wie beabsichtigt zu wirken scheint.
Die Entscheidung betraf 3300 Studienteilnehmer. Die Protokolle für die Teilnahme an der Studie umfassten häufige und ausgedehnte Besuche und beinhalteten Blutabnahmen, MRTs, PET-Scans und manchmal auch Ableitungen der Wirbelsäule. Sieben Monate nach dem Abbruch der beiden Studien gab Biogen bekannt, dass eine Reanalyse zusätzlicher Daten darauf hinwies, dass das Medikament bei hohen Dosen den kognitiven Verfall zu reduzieren schien.
Biogen schrieb in einer Pressemitteilung, dass die zusätzlichen Daten aus Ergebnissen einer Untergruppe von Patienten in der Phase-3-Studie Engage bestehen, die eine hohe Dosis von Aducanumab erhielten und eine signifikante Verringerung der kognitiven und funktionellen Beeinträchtigungen (Gedächtnis, Orientierung, Sprache) sowie Vorteile bei Aktivitäten des täglichen Lebens (Erledigung von Hausarbeiten, Einkaufen, selbständiges Verlassen des Hauses) erfuhren. Basierend auf diesen Ergebnissen beantragte Biogen im Oktober 2019 die Zulassung für Aducanumab und erhielt diese Anfang Juni 2021.
Obwohl die klinischen Studien der Phase 3 nicht vollständig schlüssig waren, was den Nutzen der Therapie in Bezug auf Kognition und Funktion betrifft, kam die FDA zu dem Schluss, dass die Studien gezeigt haben, dass Aducanumab, das unter dem Handelsnamen Aduhelm hergestellt wird, Amyloid-Plaques reduzieren kann, was die Grundlage für die beschleunigte Zulassungsentscheidung der FDA bildete.
Studienteilnehmer und Reporter Phil Gutis schrieb für die Nachrichtenplattform Being Patient: "Ich habe durch einen PET-Scan der Längsschnittstudie erfahren, dass ich kein Amyloid mehr in meinem Gehirn habe. Der Scan, der vor etwa zwei Jahren im Rahmen der Aging Brain Cohort Studie am Penn Memory Center durchgeführt wurde, bestätigte meine zunehmenden Ahnungen, dass Aducanumab mir tatsächlich hilft. Ich begann mich zu fühlen, als würde ich aus einem ständigen mentalen Nebel herauskommen ... Auf der negativen Seite sind die Erinnerungen, die ich verloren habe, nicht zurückgekehrt."
Nebenwirkungen und Kontraindikationen von Aduhelm
Laut Biogen's Medication Guide sollten Patienten, bevor sie Aduhelm in Betracht ziehen, ihre medizinischen Betreuer über alle ihre medizinischen Bedingungen informieren, einschließlich, ob sie:
- schwanger sind oder planen, schwanger zu werden
- stillen oder planen, zu stillen
Patienten sollten ihren medizinischen Betreuer über alle Medikamente informieren, die sie einnehmen, einschließlich verschreibungspflichtiger und rezeptfreier Medikamente, Vitamine und pflanzlicher Präparate.
Laut dem Arzneimittelführer von Biogen ist die wichtigste bekannte Nebenwirkung von Aduhelm ARIA (Amyloid-bezogene Bildgebungsanomalien), wie z. B. Hirnödeme und Blutungen im Gehirn. Die anderen Nebenwirkungen sind:
- Schwere allergische Reaktionen, wie z. B. Anschwellen des Gesichts, der Lippen, des Mundes oder der Zunge und Nesselsucht
- Kopfschmerzen
- Diarrhöe
- Verwirrung/Delirium/veränderter mentaler Status/Desorientierung
- fällt
ARIA ist eine häufige Nebenwirkung, die in der Regel keine Symptome verursacht, aber ernsthaft sein kann. Am häufigsten tritt sie als vorübergehende Schwellung im Gehirn auf, die sich in der Regel mit der Zeit von selbst zurückbildet. Gleichzeitig wird durch die Entfernung von Amyloid aus dem Gehirn auch Amyloid aus den Blutgefäßen entfernt, wodurch kleine Blutungsstellen in oder auf der Oberfläche des Gehirns entstehen können.
ARIA wurde bei 41 % der Teilnehmer an den klinischen Studien beobachtet, die Aducanumab erhielten, im Vergleich zu 10 % der Teilnehmer, die ein Placebo erhielten.
Obwohl die meisten Menschen mit Schwellungen in Bereichen des Gehirns keine Symptome haben, können etwa 30 % der Menschen leichte Symptome haben, wie z. B.:
- Verwirrung
- Kopfschmerzen
- Schwindelgefühl
- Sichtänderungen
- Übelkeit
Daniel Gibbs, Neurologe im Ruhestand und langjähriger Teilnehmer an den klinischen Studien von Aduhelm , berichtete von seinen Erfahrungen mit einer extrem seltenen ARIA-Nebenwirkung:
"Ich sollte zuerst sagen, und das ist das Dogma, das größtenteils wahr ist, dass [ARIAs] normalerweise gutartig sind. Die meisten Leute wissen nicht, dass sie es haben. ARIs werden nur auf MRT-Scans entdeckt, auf denen kleine Schwellungen oder winzige Bereiche mit Eisenablagerungen durch Blutungen zu sehen sind. Wenn Menschen Symptome davon haben, sind sie normalerweise mild. Kopfschmerzen sind die häufigsten, gelegentlich Verwirrung.
Aber fast immer, auch bei symptomatischer ARIA, wenn Sie das Medikament absetzen, verschwinden sie in ein paar Monaten. Das Medikament kann wieder sicher gestartet werden. Es gab nur sehr wenige Fälle, zumindest die, die vom Hersteller des Medikaments Biogen diskutiert wurden, [von] katastrophalen ARIA oder ernsten, und meiner gehörte zu dieser Kategorie. [...]
Ich begann, vermehrt Kopfschmerzen zu haben. Ich bekomme nicht selten Kopfschmerzen, also habe ich mir nicht wirklich etwas dabei gedacht, aber sie wurden etwas häufiger und vielleicht etwas stärker, aber immer noch durch rezeptfreie [Medikamente] gelindert. [...]
Dann, ein oder zwei Nächte vor Weihnachten 2017, hatte ich die schlimmsten Kopfschmerzen meines Lebens, die Art, die wir als Neurologen mit einer Subarachnoidalblutung assoziieren würden, einer massiven Blutung ins Gehirn. Ich habe meinen Blutdruck gemessen und er war himmelhoch und blieb hoch, so dass ich dachte, ich hätte einen Schlaganfall.
Ich ließ mich von meiner Frau in die Notaufnahme bringen, und als ich in unserem örtlichen Krankenhaus ankam, konnte ich wirklich keine zusammenhängende Geschichte erzählen. [...]
Aber innerhalb von ein paar Tagen ging es mir ein wenig besser. Meine Kopfschmerzen verschwanden, aber ich hatte immer noch Probleme beim Lesen. Im Laufe des nächsten Monats wurde es ein wenig schlimmer. Meine MRT-Scans zeigten zu diesem Zeitpunkt, dass es sich um ARIA handelte, sowohl mit der Schwellung als auch mit der Blutung in meinem ganzen Gehirn. Weil es zunahm, war man der Meinung, dass es behandelt werden sollte. Ich erhielt fünf Dosen hochdosierter Steroide und das linderte sofort die Kopfschmerzen und die Verwirrung. Aber es dauerte etwa sechs Monate, bis die Schwellung in meinem Gehirn völlig verschwunden war."
Angesichts dieser seltenen, aber schwerwiegenden potenziellen Nebenwirkungen müssen die medizinischen Betreuer der Patienten vor und während der Behandlung mit Aduhelm Magnetresonanztomographien (MRT) durchführen, um auf ARIA zu prüfen.
Zulassung von Aduhelm (Aducanumab)
Am 7. Juni 2021 erteilte die FDA eine beschleunigte Zulassung für Aduhelm (Aducanumab) für die Behandlung der Alzheimer-Krankheit.
Die beschleunigte Zulassung ist eine Art der Zulassung, die für Medikamente erteilt werden kann, die in klinischen Studien eine positive therapeutische Wirkung zeigen, bevor alle schlüssigen Beweise vorgelegt wurden. Dies kann nur für Medikamente für schwerwiegende Erkrankungen gelten, die einen ungedeckten medizinischen Bedarf erfüllen; das letzte zugelassene Medikament für die Behandlung der Alzheimer-Krankheit wurde vor mehr als 18 Jahren zugelassen.
Die beschleunigte Zulassung wird unter Auflagen erteilt. Die FDA fordert den Hersteller Biogen auf, eine neue klinische Studie durchzuführen. um den klinischen Nutzen des Medikaments zu überprüfen. Sollte die Studie keinen Nutzen zeigen, könnte die FDA die Zulassung des Medikaments zurückziehen. Biogen hat bis 2029 Zeit, eine weitere klinische Studie durchzuführen, um den Nutzen von Aducanumab für Alzheimer-Patienten zu bestätigen. Experten argumentieren, dass eine dritte klinische Studie, die in zwei Jahren abgeschlossen werden könnte, eine bessere Option gewesen wäre, als acht Jahre zu warten, um herauszufinden, ob das Medikament wirkt, während die Patienten sich der teuren Behandlung unterziehen und auf das Beste hoffen.
Eine medizinische Kontroverse mit finanziellen Untertönen
Die Entscheidung der FDA, Aducanumab zuzulassen, hat Experten verblüfft, die sagen, dass es nicht genügend Beweise dafür gibt, dass Aduhelm eine wirksame Behandlung für die Alzheimer-Krankheit ist. Viele von ihnen, darunter auch ein unabhängiges Gremium, wiesen die FDA darauf hin, dass die vorliegenden Beweise erhebliche Zweifel daran aufkommen lassen, dass Aducanumab den kognitiven Verfall verlangsamen kann, und debattierten darüber, ob positive Ergebnisse aus nur einer der beiden Phase-3-Studien eine ausreichende Grundlage für die FDA-Zulassung sind.
Kurz nach der Zulassung traten drei Wissenschaftler aus Protest aus dem unabhängigen Komitee zurück, das die FDA zu der Behandlung beriet, und begründeten dies mit dem Mangel an überzeugenden Beweisen. Sie kritisierten auch die Entscheidung der FDA, Aducanumab für jeden mit Alzheimer zuzulassen, obwohl die Studie an Alzheimer im Frühstadium durchgeführt wurde, und die Akzeptanz der Theorie, dass die Verringerung der Amyloid-Plaque tatsächlich ihre kognitiven Symptome verlangsamen würde (trotz der Uneinigkeit der wissenschaftlichen Gemeinschaft über ihre Gültigkeit).
Die Entscheidung der FDA, Aducanumab unter diesen Bedingungen zuzulassen, könnte mehrere Auswirkungen haben.
- Andere Medikamente, die auf Amyloid-Plaques abzielen, wie z. B. Donanemab von Eli Lilly, könnten schneller als bisher prognostiziert zugelassen werden, was das Interesse von Pharmaunternehmen an Investitionen in Alzheimer-Medikamente oder die weitere Beteiligung an bestehenden Studien anspornt.
- Die Entscheidung der FDA hat eine Wahrnehmung von regulatorischer Flexibilität geschaffen, die andere Biotech-Firmen anspornen könnte, Medikamente für seltene Erkrankungen zu entwickeln - ein Antrieb, der nach einer langen Reihe von Fehlschlägen bei klinischen Studien, insbesondere in den 18 Jahren zwischen den Zulassungen von Alzheimer-Therapien, nachgelassen hat.
- Das Medikament ist mit 56.000 Dollar pro Jahr recht kostspielig, was bedeutet, dass die Tarife der privaten Krankenversicherungen steigen könnten, da die Versicherer für die Kosten aufkommen müssen, und dass die Steuerzahler im Rahmen von Medicare (der nationalen Krankenversicherung der USA) stärker belastet werden. Manche sagen, dass es für Medicare "verheerend" sein könnte, nicht nur wegen der Grundkosten, sondern auch, weil die Behandlung mit Aduhelm eine frühere Diagnose mit Anzapfungen der Wirbelsäule zum Nachweis von Amyloid und eine ständige Überwachung mit MRTs (unter anderem) erfordert, was die Kosten erheblich erhöht und die medizinischen Systeme unter Druck setzt.
Die Zulassung wird auch als Glücksfall für Biogen gesehen, denn die Aktien des Unternehmens stiegen um mehr als 50 %, während die Aktien des japanischen Partners Eisai Co um 56 % kletterten. Aduhelm könnte Analysten zufolge einen Umsatz von etwa 10 Mrd. USD erzielen, wenn man bedenkt, dass allein in den USA 6 Millionen Menschen mit Alzheimer diagnostiziert werden. Das Medikament ist wichtig für das Wachstum von Biogen, da die Konkurrenz den Umsatz ihrer Medikamente - Tecfidera für Multiple Sklerose (MS) und Spinraza für spinale Muskelatrophie (SMA) - beeinträchtigt hat.
Spinraza ist ein weiteres Medikament im Portfolio von Biogen, das mit einem Listenpreis von 750.000 Dollar für das erste Behandlungsjahr und 375.000 Dollar pro Jahr danach sehr teuer ist.
Nicht jeder steht der Entscheidung der FDA für die Zulassung der Aduhelm
Da Alzheimer eine fortschreitende Krankheit ist, brauchen die Patienten eher früher als später eine Behandlung. Die Nachricht von der FDA-Entscheidung hat vielen neue Hoffnung gegeben, entweder dass die Behandlung für sie selbst oder ihre Angehörigen funktioniert, oder dass sie andere Unternehmen anspornt, weitere Alzheimer-Behandlungen zu entwickeln.
Patientenorganisationen hatten sich vehement für die Zulassung eingesetzt, da es nur sechs andere Behandlungen für die schwächende Krankheit gibt, die nur die Symptome für einige Monate lindern. Im November 2020 stimmte der beratende Ausschuss der FDA gegen die Zulassung von Aduhelm. Dies löste bei der Alzheimer-Vereinigung zunächst Verärgerung und dann Aktionen aus, mit denen sie ihre Unterstützung für das Potenzial des Medikaments zum Ausdruck brachte und auf die Notwendigkeit von Hoffnung und Fortschritt hinwies.
Im Januar 2021 trafen sich die FDA und Patientengruppen zu einer Anhörung, bei der sich Patienten, Betreuer, Kliniker und Befürworter für die Behandlung aussprachen, unter anderem mit dem Argument, dass Patienten es sich nicht leisten können, noch länger auf eine Behandlung zu warten.
Der Direktor des FDA Office of New Drugs, Peter Stein, bestätigte während einer Pressekonferenz, dass die Meinung der Patienten eine Rolle spielte. Er sagte, die FDA habe "sehr deutlich von den Patienten gehört, dass sie bereit sind, eine gewisse Unsicherheit in Kauf zu nehmen, um Zugang zu einem Medikament zu haben, das einen bedeutenden Nutzen bei der Verhinderung des Fortschreitens dieser Krankheit bieten könnte, die, wie wir alle wissen, sehr verheerende Folgen haben kann."
Patrizia Cavazzoni, die stellvertretende Direktorin des Center for Drug Evaluation and Research der FDA, sagte auf der gleichen Pressekonferenz, dass "die Daten unterstützen Patienten und Betreuer, die die Wahl haben, dieses Medikament zu verwenden."
"Diese FDA-Medikamentenzulassung leitet eine neue Ära in der Alzheimer-Behandlung und -Forschung ein", sagte Maria Carrillo, Ph.D., Chief Science Officer der Alzheimer's Association. "Die Geschichte hat uns gezeigt, dass die Zulassung des ersten Medikaments in einer neuen Kategorie das Feld belebt, Investitionen in neue Behandlungen erhöht und zu mehr Innovation anregt."
Wann wird Aduhelm in Europa zugelassen sein?
Die Alzheimer-Krankheit entwickelt sich immer mehr zu einer der größten medizinischen, wirtschaftlichen und sozialen Krisen des Jahrhunderts - und zu einer, die nur schwer frühzeitig erkannt werden kann, zumal es in Europa an Spezialisten fehlt, die eine Diagnose bestätigen können. Allein in Europa leiden 2018 9,7 Millionen Menschen an Alzheimer und anderen Formen der Demenz; bis 2030 wird die Zahl der Patienten voraussichtlich auf 14 Millionen ansteigen, so dass ein dringender Bedarf an wirksamen Behandlungen besteht.
Aduhelm ist außerhalb der Vereinigten Staaten noch nicht zugelassen worden. Biogen hat die Prüfung durch die Behörden in der Europäischen Union für Oktober 2020 sowie in Japan, Kanada, Australien und Brasilien für Ende 2020 beantragt.
Nach Angaben der Europäischen Arzneimittelagentur (EMA) dauert die Beurteilung eines Zulassungsantrags für ein neues Medikament in der Regel etwa ein Jahr, weniger, wenn der Medikamentenentwickler eine beschleunigte Beurteilung erhält.
Im März dieses Jahres erhielt die 2-Milliarden-Dollar-Produktionsanlage von Biogen in der Schweiz eine GMP-Lizenz (Good Manufacturing Practice) vom Schweizerischen Heilmittelinstitut (Swissmedic). Biogen plant, Ende 2021 die FDA-Zulassung für die Produktion von Aduhelm in der Schweizer Anlage zu beantragen und rechnet damit, das Medikament an mehr als 1 Million Patienten pro Jahr zu liefern.
Zugriff auf Aduhelm außerhalb der Vereinigten Staaten
Aduhelm ist derzeit von der FDA zugelassen und für Einwohner der Vereinigten Staaten erhältlich - und es gibt Vorschriften, die die Einfuhr von Medikamenten in Länder erlauben, in denen sie derzeit nicht zugelassen sind.
Patienten mit lebensbedrohlichen oder schwächenden Krankheiten haben das Recht auf Zugang, Kauf und Import von Medikamenten mit Hilfe ihrer behandelnden Ärzte.
Patienten und ihre Ärzte können dies auf Basis der "compassionate use" oder "named patient import regulations" tun, einer gesetzlichen Ausnahme von der allgemeinen Regel, dass ein Medikament normalerweise erst nach der Marktzulassung/Zulassung (welche Formulierung wir auch immer verwenden) in dem Land, in dem der Patient lebt, zugänglich ist. Diese Ausnahme ermöglicht es Patienten, auf legale, ethische und sichere Weise Zugang zu Medikamenten zu erhalten, die in ihrem Land noch nicht zugelassen sind.
Lesen Sie mehr über die "named patient basis" hier (EMA).
everyone.org setzt sich dafür ein, dass Patienten und ihre behandelnden Ärzte Zugang zu allen weltweit verfügbaren Medikamenten für die bestmögliche Behandlung haben. Wenn Sie sich außerhalb der Vereinigten Staaten befinden, arbeiten wir 100%ig konform mit den Vorschriften Ihres Landes. Wenn Sie weitere Einzelheiten lesen, auf das Medikament zugreifen oder unser Support-Team kontaktieren möchten, können Sie dies hier tun.
Wie viel kostet Aduhelm ?
Biogen hat angekündigt, dass die Kosten für Aduhelm bei der Erhaltungsdosis (10 mg/kg) für einen durchschnittlichen Patienten 56.000 Dollar pro Jahr betragen würden. Darin sind die Tests nicht enthalten, die die Patienten vor und während der Behandlung durchführen müssen.
Biogen ist wegen des hohen Preises des Medikaments pro Jahr in die Kritik geraten.
Das gemeinnützige Institute for Clinical and Economic Review (ICER), das die Preise von Medikamenten analysiert, gab an, dass ein fairer jährlicher Preis zwischen $2.500 und $8.300 pro Patient liegen würde. In einer Stellungnahme sagte ICER, dass die FDA-Zulassung die Patienten nicht schützt und Biogen mehr als 50 Milliarden Dollar pro Jahr einnehmen könnte, "selbst wenn man auf Beweise wartet, die bestätigen, dass die Patienten einen tatsächlichen Nutzen von der Behandlung haben."
Biogen-CEO Michel Vounatsos hat auf die Kritik reagiert, indem er behauptete, dass der Preis des Medikaments durch den Wert gerechtfertigt ist, den es den Patienten und einer durch Alzheimer weniger belasteten Gesellschaft bringen wird, und dass der Preis ein Spiegelbild von "zwei Jahrzehnten ohne Innovation" ist. "Es ist an der Zeit, in die Behandlung zu investieren", fügte er hinzu.
Wir von everyone.org können den von Biogen festgelegten Preis nicht beeinflussen. Wir sind in der Lage, Patienten den Zugang zu Aduhelm zu den folgenden Preisen zu ermöglichen:
- 1.958,58 € für eine Ampulle mit 170 mg/1,7 mL (100 mg/mL)
- 3.046,68 € für eine Ampulle mit 300 mg/3 mL (100 mg/mL)
Stellen Sie hier eine Anfrage für weitere Informationen.
Zukünftige Behandlungen für die Alzheimer-Krankheit
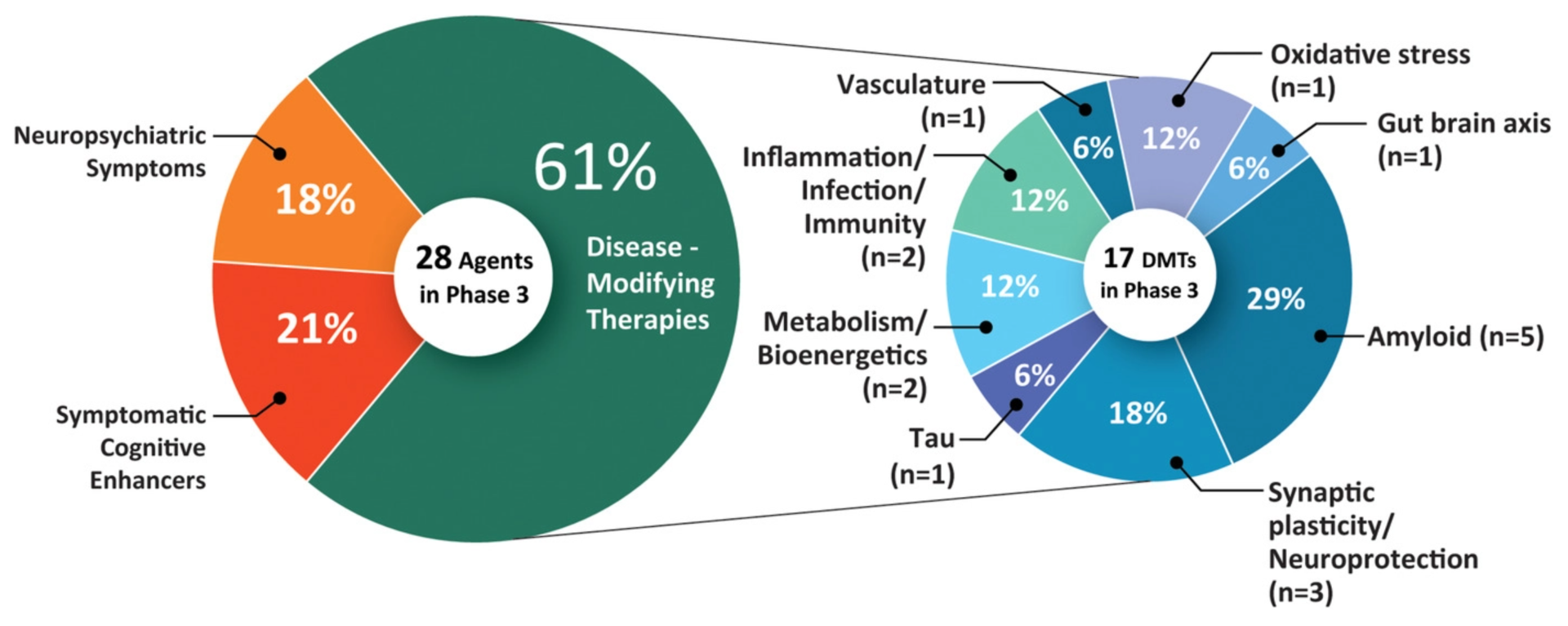
Eine im Mai 2021 veröffentlichte Studie zeigt, dass sichderzeit 126 Behandlungenfür die Alzheimer-Krankheit in klinischenStudien befinden. 82,5 % von ihnen zielen auf eine Modifikation der Krankheit ab, 10,3 % verbessern die Kognition und 7,1 % konzentrieren sich auf die Linderung neuropsychiatrischer Symptome.
- Phase-3-Studien: 28 Behandlungen (einschließlich Aducanumab)
- Phase 2 Studien: 74 Behandlungen
- Phase-1-Studien: 24 Behandlungen
Die Behandlungen, die sich in Phase-3-Studien befinden, werden höchstwahrscheinlich im kommenden Jahr zugelassen werden.
Lecanemab
Der monoklonale Antikörper Lecanemab, der ähnlich wie Aducanumab wirkt (und das Immunsystem dazu anregt, Beta-Amyloid-Plaques zu entfernen), ist den veröffentlichten Berichten zufolge vielversprechend und hat die klinischen Studien der Phase 3 erreicht.
Gantenerumab
Gantenerumab bindet an Beta-Amyloid, insbesondere an Beta-Amyloid-Plaques im Vergleich zu individuellem Beta-Amyloid, das im Blut zirkuliert. Es wird angenommen, dass es Amyloid-Plaques auflöst und Beta-Amyloid entfernt, indem es die Phagozytose stimuliert, einen Prozess, bei dem eine Zelle ein bestimmtes Molekül in sich aufnimmt und verdaut. Frühere klinische Studien mit Gantenerumab zeigten, dass es die Beta-Amyloid-Plaques bei Menschen mit der häufigeren Form von Alzheimer, die nicht direkt durch Genmutationen verursacht wird, reduziert. Es wird weiterhin in zwei großen globalen Phase-III-Studien untersucht.
Solanezumab
Solanezumab ist ein Antikörper, der darauf abzielt, Beta-Amyloid aus dem Blut und der Gehirn-Rückenmarks-Flüssigkeit zu "säubern" und so die Bildung von Plaques zu verhindern. Vorteile wurden bei Teilnehmern berichtet, die über den vollen Zeitraum von dreieinhalb Jahren an den Studien teilnahmen, und weniger bei Teilnehmern, die später hinzukamen, so dass es noch mehr über die Wirkung zu lernen gibt.
Donanemab
Donanemab scheint ein weiteres vielversprechendes kommendes Medikament für die Behandlung von Alzheimer zu sein. Es wird von Eli Lilly and Company getestet. Das Unternehmen plant, 1500 Teilnehmer in eine große Studie einzuschließen, um die Ergebnisse seiner kleineren Studie zu bestätigen; diese frühere Studie dauerte 76 Wochen und umfasste 257 Patienten und zeigte den Berichten zufolge, dass Donanemab das Fortschreiten der Alzheimer-Krankheit deutlich verlangsamte.
Andere
Saracatinib ist ein experimenteller Wirkstoff, der als Inhibitor eines Proteins namens Fyn-Kinase wirkt, das die Bildung von Beta-Amyloid-Plaques fördert. Eine an Mäusen durchgeführte Studie zeigte, dass Saracatinib durch die Hemmung der Fyn-Kinase den Gedächtnisverlust bei Mäusen wirksam umkehren konnte. Die Hemmung der Fyn-Kinase kann das Fortschreiten der Krankheit verhindern oder verzögern.
Forscher am Salk Institute for Biological Studies in Kalifornien untersuchen eine Chemikalie namens Fisetin und entwickelten eine Version von Fisetin namens CMS121, die sich als wirksam bei der Verlangsamung des Verlusts von Gehirnzellen erwies. Bis zur Zulassungsreife eines Medikaments ist weitere Forschung erforderlich.
Maria Carrillo, Chief Science Officer der Patientenvereinigung Alzheimer's Association in Chicago, USA, sagte in einer Stellungnahme für Nature zu der jüngsten Zulassung von Aduhelm: "Wir sind hoffnungsvoll, und dies ist der Anfang - sowohl für dieses Medikament als auch für bessere Behandlungen der Alzheimer-Krankheit."
"Alles, was wir wirklich sind, sind unsere Gedanken und unser Gehirn." - Sandy, ehemalige Zahnärztin und Assistenzprofessorin und Alzheimer-Patientin.
Wir von everyone.org sind davon überzeugt, dass die Wissenschaft die Menschheit voranbringt und Leben verbessert oder sogar rettet. Die Alzheimer-Krankheit bedroht die Lebensqualität vieler Menschen. Wir ermutigen die Wissenschaftler, die sich der Suche nach einer (Teil-)Lösung verschrieben haben, weiterzumachen, und wir hoffen, dass die in der Entwicklung befindlichen Behandlungen, die vielversprechende Ergebnisse zeigen, in den nächsten drei Jahren zugelassen und für Alzheimer-Patienten in aller Welt zugänglich werden.